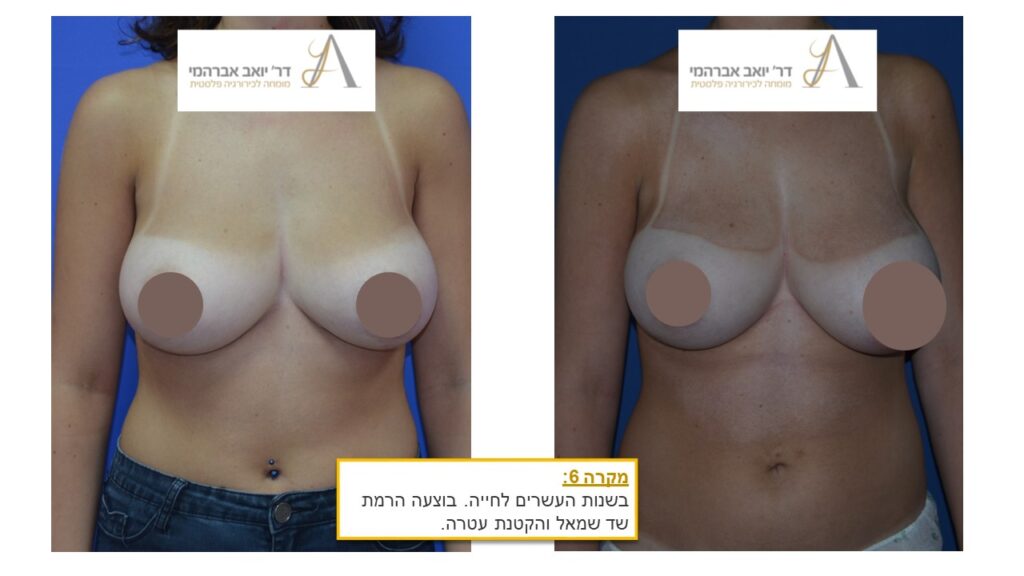
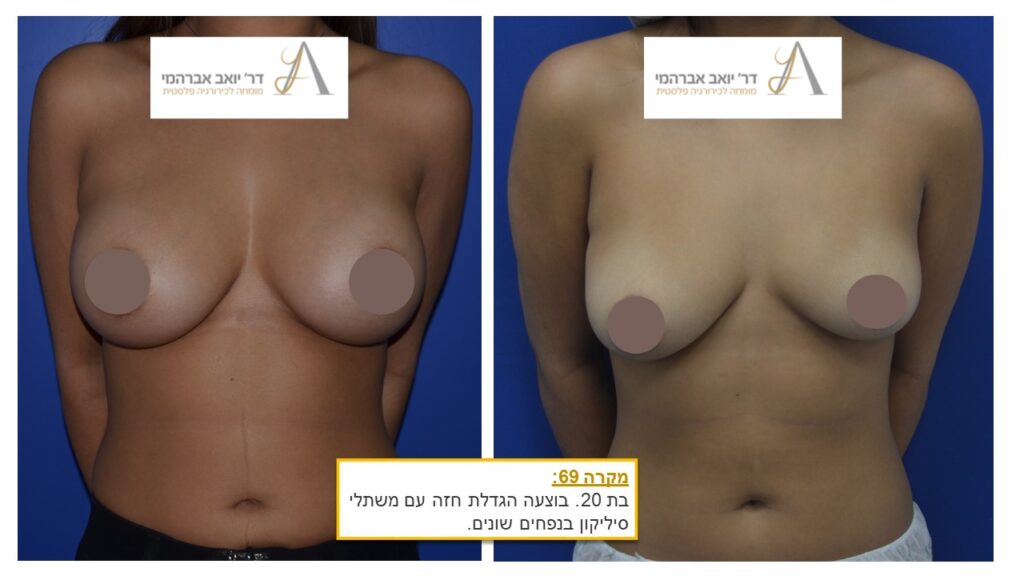
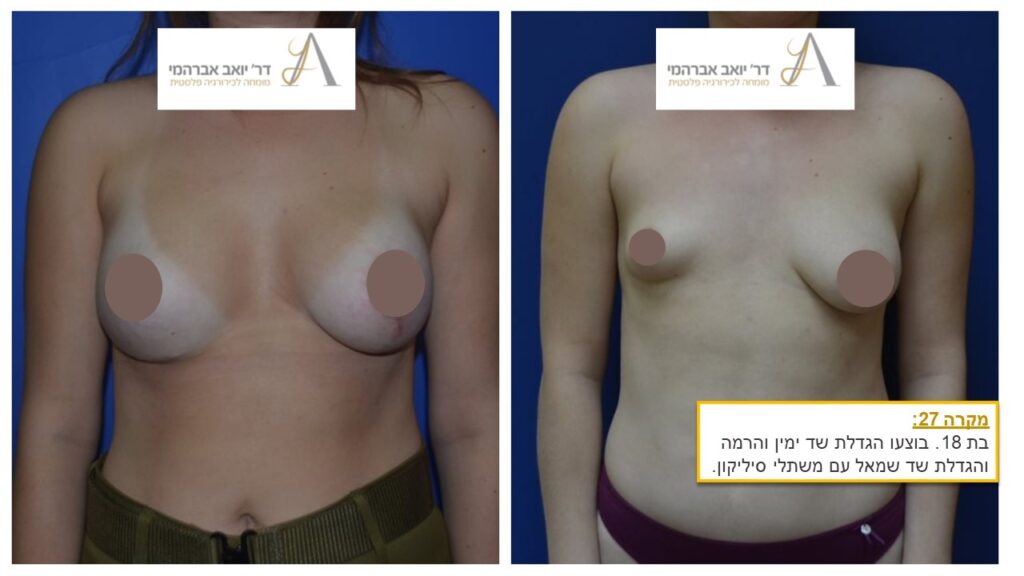
תיקון אסימטריה של השדיים
אי סימטריה (או “אסימטריה”) של החזה קיימת אצל כל אישה. בדומה לאברים זוגיים רבים, כמו העיניים, האוזניים ואף הגפיים, גם השדיים אינם סימטריים ובבדיקת פרמטרים מסוימים, כמו נפח, צורה, מיקום הפטמה או מיקום השדיים על בית החזה, לא ניתן למצוא אישה עם זוג שדיים זהים. אולם, במקרים מסוימים ההבדלים בולטים מאוד וניכרים לעין באופן משמעותי. אלו עשויים להיות בעלי השלכה רבה על מצבה הנפשי של האישה הסובלת מהתופעה, לגרום לה לתחושת מבוכה, להימנעות מפעילויות שגרתיות ואף מיצירת קשרים אינטימיים. במצבים אלה, ניתוח לתיקון בעיית חוסר הסימטריה בשדיים הוא פתרון טוב.
אסימטריה של השדיים לרוב מתפתחת בגיל ההתבגרות, כך שקהל היעד העיקרי של הניתוח הוא נערות בגיל 17-18. עם זאת, תופעה זו עשויה להתפתח גם לאחר הריון ולידה, או להיווצר בעקבות טראומה. במצבים בהם מתבצעת כריתה חלקית או מלאה של השד בעקבות גידול ממאיר, עשוי להתבצע הליך לתיקון אסימטריה אך ניתוחים אלה נכנסים תחת הקטגוריה של ניתוחים לשחזור שד.
אסימטריה בולטת של השדיים עשויה להופיע בשלב מוקדם מאוד בגיל ההתבגרות ולהוות בעיה משמעותית לאותה נערה. למרות זאת, הניתוח לא יתבצע לפני סיום ההתפתחות הפיזית, זאת משום שפעמים רבות בהמשך תהליך הבשלת השדיים השד הקטן “משיג” את השד שגדל לפניו והסימטריה שמתקבלת היא טובה מספיק. בדומה לכך, אסימטריה אשר נוצרת לאחר הריון, לידה והנקה, לרוב תהא זמנית ותשתפר לאחר סיום ההנקה. במצבים בהם המצב עדיין קיים לפחות חצי שנה לאחר הפסקת ההנקה, תהיה אפשרות לביצוע הניתוח.
כשתגיעי למרפאה תתבקשי למלא שאלון בריאות, ותקבלי חומר קריאה על הניתוח בו את מעוניינת. לאחר מכן תכנסי לחדר הרופא לפגישה איתי ועם המתאמת שלי. אם תרצי באפשרותך לצרף לפגישה מלווה או שניים מטעמך.
פגישתנו תתחיל בכך שאשאל אותך מספר שאלות על עצמך כמו גיל, גובה, משקל ומידת חזייה. לאחר מכן אשאל על הרקע הרפואי הכללי שלך כמו תרופות קבועות שאת נוטלת, מחלות כרוניות מהן את סובלת והאם קיימת רגישות לתרופות. אם אכן קיימות מחלות רקע חשוב שתביאי עמך לפגישה מכתב מרופא המשפחה המפרט אותן ואת הטיפול בהן. כמו כן אם היו בעיות רפואיות הקשורות בשד, כמו גוש או ציסטה, ועברת הדמיה (אולטראסאונד, MRI או ממוגרפיה) או ביופסיה – אנא הביאי אתך את החומר הרפואי הרלוונטי.
לאחר איסוף המידע הרפואי, אברר מהן הציפיות שלך מהניתוח ומהן העדפותייך. למשל – האם את רוצה ששני השדיים ייראו לאחר הניתוח כמו השד הגדול או הקטן? ומה לגבי צורת השדיים? מידע זה, בשילוב עם הבדיקה, ישמש אותי להתאים עבורך את שיטת הניתוח שיאפשרו לי לתת לך את התוצאה לה את מצפה.
כעת אבקש ממך להסיר חולצה וחזייה כדי שאוכל לבדוק את בית החזה והשדיים שלך. באמצעות סרט מדידה אמדוד מאפיינים שונים כמו רוחב ואורך השד, מרחק הפטמות מקו האמצע, היקף בית החזה ועוד. כמו כן אתרשם בבדיקה מאיכות העור ורקמת השד, נפח ומבנה השדיים, סימטריה, נפילה ותכונות נוספות בעלות השפעה על הניתוח והתוצאה. בסיום הבדיקה אסביר לך מול המראה על הממצאים שעלו בבדיקה ומה המשמעויות שלהם.
לבסוף, אסכם עבורך את האפשרויות הטיפוליות השונות ואסביר לך את היתרונות ואת החסרונות של כל שיטה. אמליץ בפנייך על הניתוח המועדף בעיניי בהתאם לרצונותייך ונתונייך הגופניים, ואספר לך על תהליך ההחלמה, התוצאות הצפויות והסיבוכים האפשריים. כמובן שתוכלי לשאול שאלות ואני אתן לך את כל המידע, כדי שתוכלי לקבל החלטה מושכלת.
למעשה, קביעת האסטרטגיה הכירורגית מתבצעת בהתייחס למצבה של כל מטופלת. במקרים מסוימים מדובר בבעיה חד צדדית, במסגרתה קיים ליקוי בהתפתחות של שד אחד ולכן גם הניתוח שיתבצע יהיה חד צדדי ועשוי לכלול הגדלה עם משתלי סיליקון, הגדלה על-ידי הזרקת שומן, הרמה, הקטנה או שילוב של מספר הליכים. מאידך במצבים רבים שני השדיים מציגים התפתחות לא תקינה וכדי להגיע לסימטריה מיטבית יהיה צורך לתקן את שניהם. כמו כן העדפותיה של המטופלת לוקחות חלק מרכזי בהחלטה אודות הפעולות הניתוחיות שיתבצעו.
מחדר הרופא תעברי אל מנהלת המרפאה לקבלת מידע על עלות הניתוח, מיקום חדר הניתוח, תאריכים אפשריים ומידע מנהלתי אחר. לסיום תקבלי תיק עם הסברים כתובים על הניתוח, טופס הסכמה לניתוח, מכתב לרופא המשפחה עם הנחיות לבדיקות לקראת הניתוח, מרשם לתרופות שתצטרכי לאחר הניתוח ועוד.
החלטה על ניתוח היא החלטה חשובה ומשמעותית ואני ממליץ לך לקחת את הזמן ולבחון את כלל המידע שקיבלת. תוכלי לקבוע ייעוץ נוסף איתי או עם מנהלת המרפאה אם את מרגישה שחסר לך מידע. חשוב לי שתקבלי החלטה בלי לחץ ורק כשאת מרגישה שזה הדבר הנכון עבורך.
בשעה טובה בחרת וסגרת ניתוח, ובכל יום שעובר מפלסי ההתרגשות והמתח שלך יעלו. אנחנו כאן עבורך ויהיו בידייך מספרי הטלפון של המתאמת שלי ושל מנהלת המרפאה כדי לענות על כל שאלה קטנה כגדולה.
חשוב שתעבירי בהקדם האפשרי את תוצאות הבדיקות שנבקש ממך – בדרך כלל מדובר בבדיקות שגרתיות כמו ספירה וכימיה של הדם, תפקודי קרישה, אק”ג וצילום חזה. לפעמים תתבקשי להביא תוצאות של בדיקות נוספות בהתאם לגילך (למשל ממוגרפיה) או מחלות מהן את סובלת (כמו המלצות של רופא מומחה המטפל בך). אל תחכי לרגע האחרון עם בדיקות אלו, כי אם לא תספיקי לבצע אותן ניאלץ לדחות את הניתוח. דעי שלעולם לא אנתח אותך לפני שאוודא שתוצאות הבדיקות הן תקינות, ושאין בניתוח המתוכנן סיכון יתר כלשהו עבורך.
אם את מעשנת כדאי שתפסיקי לעשן לפחות שלושה שבועות לפני הניתוח או לפחות להפחית את מספר הסיגריות לקראתו, כתלות בשיטת הניתוח שתיבחר. מוכח כי עישון מגביר את הסיכון לסיבוכים בצורה דרמטית ובעיקר היפרדות של פצעי הניתוח ונמק של פטמות. מומלץ שתימנעי מעישון עוד שלושה שבועות לאחר הניתוח, כי אפילו סיגריה אחת ביום מונעת יצירה של כלי דם חדשים ופוגמת בחידוש הרקמות.
תרופות שונות כמו משככי כאב ואנטיביוטיקה אותן אמליץ לך ליטול לאחר הניתוח, כדאי לקנות טרם הניתוח בקופת החולים שלך עם מרשם מרופא המשפחה.
עלייך לרכוש לפחות חזיית ספורט אחת ללא ברזלים שנפתחת מקדימה. תצטרכי ללבוש חזייה כזאת למשך 6 שבועות מהניתוח, ולכן יתכן ועדיף לקנות שתיים. אנחנו נגיד לך איזו מידה את צריכה, ונוכל להמליץ לך על חברות מסחריות שמוכרות חזיות כאלו.
יום לפני הניתוח ייצרו אתך קשר מבית החולים הפרטי בו תנותחי וימסרו לך את השעה הסופית בה את צריכה להגיע והוראות הגעה.
סוף סוף הגיע היום המיוחל. את מתרגשת וחוששת וזה נורמלי לחלוטין. הגיעי בצום של 8 שעות (אפילו לא מים בבקשה!), התקלחי היטב בבית עם שמפו וסבון רגיל, הימנעי ממריחת קרם גוף, הסירי עדשות מגע ותכשיטי מתכת (מומלץ להשאיר אותם בבית). את צריכה להגיע עם מלווה.
בבית החולים תפגשי את המתאמת שלי שתעזור לך בתהליך הקליטה. תקבלי בגדים לניתוח ותחתונים חד פעמיים. אני אפגוש אותך שוב לשיחה טרם הניתוח ואחתים אותך בשנית על טופס ההסכמה. כמו כן אצלם אותך, ואסמן על גופך בטוש מיוחד. סימנים אלו ייעזרו לי במהלך הניתוח כשתהיי במנח שכיבה.
זהו. שיהיה בהצלחה. את מוכנסת לחדר הניתוח שם תראי אותי ואת הצוות שמונה רופא מרדים, אח או אחות וסניטרים שתפקידם לחבר אותך למכשירים שונים. לילה טוב.
בתום הניתוח תועברי להתאוששות. הצוות בהתאוששות יהיה קשוב אלייך ובמידת הצורך יתמוך בך בתרופות לשיכוך כאבים או בחילה המופיעים לעיתים בעקבות התפוגגות ההרדמה. לאחר שתתאוששי (בדרך כלל חצי שעה) תועברי לחדר האשפוז.
שדייך יהיו חבושים בפלסטרים אותם אין להסיר, ומעליהם חזיית ספורט או תחבושת אלסטית. לאחר אשפוז של מספר שעות בו הצוות יוודא שחזרת לעצמך ושאת יכולה ללכת לשירותים לבד, תוכלי להשתחרר לביתך עם מלווה. אסור לנהוג לאחר הרדמה כללית!
אין להרטיב את החזה במשך יומיים. לאחר מכן יש לרחוץ את השדיים כל יום במים וסבון על-גבי הפלסטרים, ולא לנסות למשוך אותם בכוח. הם ייפלו לבד לאט תוך חודש וחצי ואם לא, אני אוריד אותם בביקורת. ככל שהפלסטר יישאר יותר זמן, כך תתקבל צלקת שטוחה יותר.
בימים הראשונים תורגש תחושה של מתיחה בעור ויהיו כאבים המגיבים לרוב למשככי כאב שלא דורשים מרשם כמו אקמול ואופטלגין. לאלו שכאובות יותר אני רושם משככי כאב דמויי אופיום כמו טרמדקס, העלולים לגרום לבחילה, ולכן יש ליטול אותם עם נוגדי בחילה כמו פרמין. משככי כאב כמו אדוויל, נורופן ודומיהם מגבירים סיכוי לדימום לאחר הניתוח ולכן מומלצים פחות.
אם עברת הרמה או הגדלה אתן לך מרשם לטיפול אנטיביוטי בן חמישה ימים לאחר הניתוח.
השדים ייראו נפוחים במשך כשישה שבועות ולעיתים אף לא סימטריים. בשל כך מומלץ להישאר עם חזיית הספורט כל העת למעט במקלחת, כי היא תורמת להפחתת הנפיחות. יתכנו סימנים של שטפי דם תת עוריים שיחלפו עד שלושה שבועות מיום הניתוח.
ההחלמה קצרה למדי ובתוך שבוע עד עשרה ימים ניתן יהיה לחזור לעבודה משרדית. רצוי להמתין כחודש וחצי לאחר ניתוח הגדלת שדיים, לפני שחוזרים לפעילות גופנית מאומצת.
תוזמני לביקורות אצלי לכל הפחות לאחר כשבוע, חודש ושלושה חודשים מהניתוח. בלי קשר לכך, אנחנו זמינים עבורך טלפונית 24 שעות ביממה לכל שאלה או בעיה.
התוצאה הסופית תתקבל כשלושה חודשים לאחר הניתוח – פרק זמן מספק לכל נפיחות לחלוף. תתחדשי! הימנעי מלבישת חזיות בעלות ברזלים במשך כשנה, שכן הן יכולות להפריע לניקוז דם ולימפה מהשדיים ולגרום לגודש וורידים בולטים.
כדאי מאוד לא להיכנס להריון לפחות שנה לאחר הניתוח. ניתוח הגדלת שדיים אינו פוגע ביכולת ההנקה, אך אם בוצעה הרמה או הקטנה בהחלט יש סיכון שלא תוכלי להניק. יש להבין שהריון, אפילו ללא הנקה, יכול לפגום בתוצאות של כל ניתוח אסתטי של השדיים, בדיוק כשם שהריון משנה את צורת ונפח החזה של נשים שלא עברו ניתוח כזה.
נשים שעברו תיקון אסימטריה אינן צריכות להיות במעקב מיוחד כלשהו. כמו כל אישה מומלץ להיבדק מעל גיל 30 פעם בשנה על-ידי כירורג שד, ומעל גיל 40 ובהתאם לגיל ולגנטיקה לבצע הדמיית על-קול ו/או ממוגרפיה לפי המלצותיו.
מהלכים אלו הינם השפעות משנה של הניתוח שהסיכוי להתרחשותן גבוה יחסית. הן אינן נחשבות סיבוך או כשל ולרוב אינן מחייבות טיפול:
- תמיד תהיה לאחר הניתוח אסימטריה קלה של העטרות ושל השדיים, שבדרך כלל דומה לאסימטריה שהייתה לך לפני הניתוח, כלומר השד שהיה קודם גדול באופן משמעותי יהיה עדיין קצת יותר גדול אך באופן דומה לרוב הנשים.
- השדיים שלך ייפלו לאחר הניתוח בדרגה לא צפויה בהתאם לאלסטיות של העור שלך ולכובדם של השדיים. אין שום דרך אמינה לדעת אצל מי מהמנותחות הפטמות יישארו גבוהות מעל הקפל התת שדי, ואצל מי השדיים ייפלו.
- הצלקות הניתוחיות בחודשים הראשונים יהיו בולטות ואדומות אצל רוב הנשים או כהות אצל חלקן. בדרך כלל הצלקות יטשטשו עם הזמן ויהפכו בהירות, אך לעולם לא ייעלמו. אצל חלק קטן מהנשים תהיה הצטלקות יתר הגורמת לצלקות בולטות. אני מאמין מאוד בשימוש במשחת סיליקון או יריעות סיליקון על הצלקות החל מחודשיים לאחר הניתוח ובמשך חצי שנה. הוכח כי טיפול זה מסייע לקבלת צלקות שטוחות ובהירות יותר ואולי אף מונע היווצרות של צלקות בולטות.
- לאחר הניתוח יהיו שינויי תחושה בפטמות ובעור השד. השינוי יכול להתבטא בטווח שמתחיל בחוסר תחושה ועד לתחושת יתר במגע עם בגד. לפעמים הפטמות יהיו זקורות או רפויות כל הזמן. ברוב המוחלט של המקרים תסמינים אלו ישתפרו ככל שחולף הזמן.
- כאב פתאומי קצרצר בשד או תחושת דקירה חולפת הם תסמינים שכיחים בשנים הראשונות לאחר הניתוח. שכיחותם תלך ותרד עם הזמן.
- היות והמשתלים הם בעלי מרקם רך יחסית שדומה למרקם של שד צעיר, הם נוטים להתקפל מעט תחת הלחץ של השד. קיפולים אלה, הנקראים “ריפלינג”, מורגשים באזורים בהם אין הרבה רקמה בין המשתל לעור אך אינם נראים . זה קורה בעיקר בחלק התחתון של השד (משם מוכנס המשתל) ובחלק הקרוב למחשוף.
- אצל כל אישה נוצרת קופסית סביב המשתל. לרוב היא אינה מורגשת ואינה נראית מבחוץ והמשתל ירגיש רך וטבעי.
- מרבית הרופאים מסכימים כי כדאי להחליף את המשתלים, גם אם לא נמצא בהם שום פגם, לפחות פעם אחת במהלך החיים. לאור זאת, יש לצפות להחלפת המשתלים תוך 15-20 שנה מהניתוח.
סיבוכים הם אירועים שליליים כתוצאה מהניתוח, שהסיכון להתרחשותם הוא נמוך. כשהם בכל זאת מתרחשים יש צורך במעקב וטיפול ולעיתים בניתוח משלים. את צריכה לדעת שעל פי המלצות האיגוד הישראלי לכירורגיה פלסטית וכפי שמקובל בארץ, ניתוח משלים מכל סיבה שהיא יחייב לכל הפחות תשלום על חדר הניתוח. אני והצוות שלי נלווה אותך עד להחלמה.
חשוב שתדעי שמילוי אחר כל ההוראות לאחר הניתוח מצמצם את הסיכוי לסיבוך באופן משמעותי.
- היפרדות קווי התפרים. שכיחה למדי בקרב מעשנות (גם כאלה שמפסיקות לעשן לצורך הניתוח). בדרך כלל לא נפער כל קו התפר אלא רק מוקדי פצע קטנים. הטיפול לרוב הוא שמרני ונעשה על ידי חבישות מתקדמות עד לסגירת הפצע.
- נמק של שומן בשד שמרגיש כמו גוש ויכול לגרום לחרדה. לרוב סבלנות ועיסוי מקומי פותרים את הבעיה.
- צלקות בולטות, אדומות ו/או רגישות (נקראות צלקות היפרטרופיות). לעיתים יהיה צורך בהזרקת סטרואידים לצלקות אלה.
- דימום או הצטברות נוזלים (סרומה) שיצריכו ניקוז.
- זיהום חיידקי שיצריך טיפול אנטיביוטי.
- אסימטריה קיצונית של נפח השדיים או מיקום הפטמות.
- עודפי עור מתחת לשדיים.
- איבוד תחושה קבוע בפיטמה.
- כאבים כרוניים בשדיים.
- נמק חלקי או מלא של עטרה. ככל שהשד גדול ונפול כך אספקת הדם אל עטרת השד והפטמה הינה רעועה (בעיקר אצל מעשנות). במקרים נדירים לאחר הניתוח אספקה זאת מופרעת ויופיע נמק בדרגה כזאת או אחרת. הטיפול יהיה שמרני על ידי משחות. העטרה תשחיר ותתקלף ולאחר מספר שבועות נדע כמה ממנה שרד. לרוב ההחלמה מפתיעה לטובה ולכל היותר תצריך השלמה על ידי קעקוע. במקרים שהפטמה מעורבת אפשר יהיה לשחזר אותה לאחר מספר חודשים בניתוח משלים שנעשה בהרדמה מקומית.
- התכווצות משמעותית של הקופסית שסביב המשתל, שתגרום לכאב ו/או עיוות של השד.
- קפלים במשתל שניתן לראותם.
- למשתלים איתם אני עובד יש אחריות לכל החיים. אם נוצר קרע במשתל תקבלי מהחברה היצרנית משתלים חדשים ללא עלות, אך ללא כיסוי של עלות חדר הניתוח והמנתח.
- חשיפה או דחייה של המשתל.
- תוארו מספר קטן מאוד של מקרי לימפומה של קופסית המשתל. הוצאה של הקופסית במקרים אלה מביאה להחלמה מלאה.